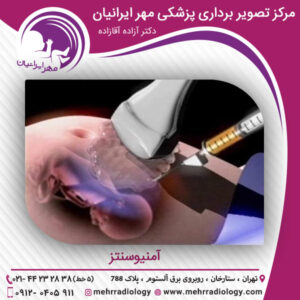
آمنیوسنتز در مرکز تصویربرداری مهر ایرانیان ، بهترین مرکز سونوگرافی و انجام آزمایش های غربالگری در تهران ، تکنیکی برای بدست آوردن نمونه کوچکی از مایع آمنیون جهت انجام آزمایش می باشد. مایع آمنیون، مایعی است که جنین را احاطه می کند. مایع آمنیون یک مایع شفاف و زرد کم رنگ می باشد که اقدامات زیر را انجام می دهد: از جنین در برابر آسیب دیدگی محافظت می کند ، از جنین در برابر عفونت مراقبت می کند، به نوزاد کمک می کند تا به درستی رشد و حرکت نماید و به کنترل دمای جنین کمک می کند. در ادامه با ما همراه باشید تا بیشتر در این مورد اطلاع پیدا کنید.
ویژگی های مایع آمنیونی
مایع آمنیونی، علاوه بر آنزیم ها، هورمون ها و دیگر مواد مختلف، حاوی سلول هایی است که جنین را احاطه کرده اند. این سلول ها حاوی اطلاعات ژنتیکی هستند که می توان برای تشخیص ناهنجاری های ژنتیکی و نقص های لوله عصبی باز (ONTD) مثل مهره شکاف، مورد استفاده قرار داد. این تست برای بررسی نواقص ژن وراثتی و اختلالات متابولیکی بر اساس تاریخچه خانوادگی، انجام می شود. همچنین مایع آمنیونی حاوی مواد دیگری است که اطلاعاتی را درباره جنین ارائه می دهد. این تکنیک در اواخر بارداری برای بررسی سلامت جنین و تشخیص مشکلات سلامت جنین مثل عفونت، انجام می شود. اگر وضع حمل زودرس، احتمال داده شود، این تکنیک برای بررسی تکامل ریه های جنین انجام می پذیرد. این مایع در شرایطی به آزمایشگاه ارسال می شود که تحت آن، سلول ها بتوانند رشد کرده و مورد تجزیه و تحلیل قرار بگیرند. نتایج در اکثر موارد، در طی 10 تا 14 روز، بر حسب آزمایشگاه، آماده می شوند. نتایج مربوط به تست های تکامل ریه جنین، ظرف چند ساعت، آماده می شود و برای دریافت ان باید به بهترین مرکز سونوگرافی غرب تهران که تست را در ان جا انجام داده اید ، مراجعه کنید.
چرا آزمایش آمنیوسنتز مورد نیاز است؟
آزمایش آمنیوسنتز ، برای زنان باردار در هفته های پانزدهم تا بیستم بارداری که در معرض خطر بیشتر نواقص تولد قرار دارند، استفاده می شود. همچنین می توان از آن برای پیگیری در زمانی که تست دیگری، وجود یک مشکل را نشان داده است استفاده نمود. مواردی که این تست برای آزمایش کروموزوم و ژنتیک در سه ماهه دوم بارداری در آن ها قابل استفاده می باشد عبارتند از:
- تاریخچه خانوادگی یا فرزند قبلی مبتلا به بیماری ژنتیکی یا ناهنجاری متابولیکی، مثل سندروم داون، فیبروز سیستیک یا بیماری تای ساکس
- خطر نقص های لوله عصبی باز مثل مهره شکاف
- سن بیش از 35 سال مادر (در صورت صلاحدید پزشک)
- تست های غربالگری نشان دهنده ناهنجاری در مادر باشد
- خطر بیماری ژنتیکی مرتبط با رابطه جنسی
این تست را می توان در سه ماهه سوم بارداری برای بررسی موارد زیر مورد استفاده قرار داد:
- تکامل ریه جنین در زمانی که احتمال بالقوه برای تولد، پیش از تکامل جنین وجود داشته باشد
- عفونت رحم
- بیماری (rh)
عوارض بعد از آمنیوسنتز
برخی عوارض مرتبط با این تست عبارتند از:
- انقباض رحم
- خونریزی و نشت مایع آمنیونی از محل سوراخ شده با سوزن یا واژن
- عفونت
- سقط جنین
- وضع حمل زودرس
خطر سقط جنین بعد از این آزمایش در سه ماهه دوم بارداری، کمتر از 1درصد است . این میزان خطر، تنها اندکی بیشتر از خطر نرمال سقط جنین در این دوره بارداری می باشد.
فاکتورهای آمنیوسنتز
فاکتورها یا موقعیت های خاصی در انجام تست آمنیوسنتز، دخیل می باشند. این فاکتورها، شامل موارد زیر می باشند:
- بارداری زودتر از 14 هفتگی
- موقعیت قرار گرفتن جنین، جفت، مقدار مایع یا آناتومی مادر
- در زنانی که دوقلو یا چندقلو باردار هستند، نمونه هایی از مایع آمنیونی از هر کیسه آمنیون برای مطالعه هر نوزاد مورد نیاز می باشد.
بر حسب موقعیت شما، ممکن است خطرات دیگری نیز وجود داشته باشد. حتماً درباره دغدغه های خود، با پزشک گفتگو کنید.
چگونه برای تست آماده شویم ؟
- پزشک در بهترین مرکز سونوگرافی و انجام تست های غربالگری در غرب تهران ، روند را توضیح داده و به سوالات شما پاسخ می دهد.
- از شما خواسته می شود تا یک رضایتنامه را که اجازه انجام تکنیک را صادر می کند، امضا کنید. فرم را با دقت بخوانید و در صورت واضح نبودن هریک از مطالب، سوالات خود را مطرح کنید.
- اصولاً هیچ محدودیت خاصی در رژیم غذایی یا فعالیت قبل از انجام این تست وجود ندارد. در صورت داشتن حساسیت یا آلرژی به دارو، لاتکس، چسب یا ماده بیهوشی، به پزشک اطلاع دهید.
- در صورت داشتن سابقه ناهنجاری های خونریزی یا مصرف داروی ضد انعقاد ( رقیق کننده خون)، آسپرین یا داروهای دیگر، که بر روی لخته شدن خون تاثیر می گذارند، پزشک را در جریان قرار دهید. گاهی از شما خواسته می شود قبل از روند، مصرف این داروها را کنار بگذارید.
- اگر گروه خون شما دارای Rh منفی است حتماً به پزشک اطلاع دهید. در طول این آزمایش، سلول های خونی مادر و جنین می تواند با هم ترکیب شود. این امر در صورت منفی بودن Rh مادر و مثبت بودن Rh نوزاد، منجر به ناسازگاری خونی مادر و جنین و تخریب گلبول های قرمز جنین می شود.
- گاهی از شما خواسته می شود قبل از انجام روند، مثانه خود را تخلیه کنید. در اوایل بارداری، یک مثانه پر، به حرکت رحم برای انتقال به موقعیت بهتر برای انجام تست، کمک می کند. در اواخر بارداری، مثانه باید خالی شود تا خطر پارگی با سوزن کاهش یابد.
- کلیه دستورالعمل های پزشک را به دقت اجرا کنید.
در طول آمنیوسنتز چه اتفاقی می افتد؟
این تکنیک، یک روند سرپایی می باشد. تکنیک ها بر حسب موقعیت بیمار و عملکردهای پزشک، متغیر می باشد.
به طورکلی، یک این تست، فرایند زیر را دنبال می کند:
- لباسهایتان را بطور کامل دربیاورید یا از کمر به پایین لخت شوید و لباس مخصوص بیمارستان را بپوشید.
- بر روی تخت آزمایش دراز بکشید و دستانتان را پشت سرتان قرار دهید.
- فشار خون، ضربان قلب و سرعت تنفس شما کنترل می شود.
- در حین تست آمنیوسنتز سونوگرافی برای کنترل ضربان قلب جنین، موقعیت جفت، جنین و بندناف و یافتن کیسه مایع آمنیونی مورد استفاده قرار می گیرد.
- شکم شما با محلول ضدعفونی تمیز می شود. شما نباید محل استریل شده در ناحیه شکم را در طول روند، لمس کنید.
- در صورت تزریق داروی بی حسی، شما فقط فرو رفتن سوزن را احساس می کنید. این امر باعث ایجاد احساس سوزش مختصر می شود.
- وقتی پوستتان بی حس شد، سونوگرافی برای کمک به هدایت سوزن بلند، نازک و توخالی از طریق پوست به داخل رحم و داخل کیسه آمنیونی، استفاده می شود. این عمل اندکی دردناک می باشد. در هنگام ورود سوزن به رحم، اندکی احساس گرفتگی می کنید.
- پزشک مقدار کمی از مایع آمنیونی را به داخل سرنگ می کشد. این مقدار به نوع آزمایشی که قرار است انجام شود، بستگی دارد؛ ولی معمولاً بیشتر از یک اونس، برداشته نمی شود. بدن شما برای جایگزینی مایع برداشت شده، آن را دوباره می سازد. گاهی در حین بیرون کشیده شدن مایع، احساس کشیدگی می کنید.
- سوزن بیرون آورده می شود.
- مایع آمنیونی در یک ظرف مخصوص قرار داده شده و به آزمایشگاه ارسال می شود.
- محل فرو برده شدن سوزن، پانسمان می شود.
- ضربان قلب جنین و علائم حیاتی مادر، در طول تست آمنیوسنتز کنترل می شود.
- اگر Rh شما منفی باشد، آمپول روگام برای جلوگیری از حمله آنتی بادی های مادر دارای Rh منفی به سلول های خونی جنین دارای Rh مثبت، تزریق می شود.
اقدامات بعد از آمنیوسنتز
اگر احساس سرگیجه، سردرد یا تهوع می کنید به پرستار اطلاع دهید. بهتراست به پهلوی چپ دراز بکشید. پس از تست، در خانه استراحت کنید و به مدت 24 ساعت از انجام فعالیت های سنگین اجتناب کنید. در صورت وجود هر یک از موارد زیر، با پزشک تماس بگیرید:
- هرگونه خونریزی یا نشت مایع آمنیونی از محل سوراخ سوزن یا واژن
- تب یا لرز
- درد شدید یا گرفتگی در ناحیه ناف
- تغییرات در سطح فعالیت جنین ( اگر هفته 20 تا 24 بارداری را سپری کرده اید)
پزشک دستورالعمل های لازم دیگر را بعد از این روند، بر حسب موقعیت، ارائه خواهد نمود.
پروسه انجام آمنیوسنتز چقدر زمان می برد ؟
گاها افراد به سبب طولانی بودن مدت زمان انجام تست ، کمی مضطرب می شوند. در خصوص زمان مورد نیاز برای انجام آزمایش آمنیوسنتز باید گفت که به طور مجموع از زمان آغاز پروسه تا اتمام آن ، پزشک نهایتا به 30 دقیقه نیازمند است.
تا چه اندازه می توان به نتیجه بدست آمده از تست آمنیوسنتز تکیه کرد ؟
درصد و دقت درستی جواب بدست آمده از این آزمایش بالا می باشد. اما دقت داشته باشید که این تست شدت و حاد بودن اوضاع را نشان نمی دهد بلکه ناهنجاری پیش آمده را مشخص می نماید.
گرفتن جواب آزمایش چقدر طول می کشد ؟
زمان دریافت نتیجه تست آمنیوسنتز ، به این بستگی دارد که پزشک برای شناسایی چه موردی به آنالیز و بررسی مایع آمنیونی پرداخته است. به طور معمول حداقل زمان مورد نیاز سه الی چهار روز در نظر گرفته می شود. گاهی برخی از تست ها برای جوابدهی به دو هفته یا بیشتر از ان هم زمان نیاز خواهند داشت.
نتایج آزمایش آمنیوسنتز نشان دهنده چیست؟
همانطور که گفته شده در نتایج این تست مشخص می گردد که آیا جنین به ناهنجاری مبتلا هست یا خیر. اگر در جواب شاهد عبارت (positive) بودید ، بدین معناست که جنین به یکی از عارضه هایی که طی آنالیز مایع آمنیونی بررسی شده است ، مبتلا می باشد. اما میزان وخامت آن مشخص نمی گردد. شایان ذکر است که به سبب ان که این تست تنها برخی از ژن های خاص را تحلیل می کند ، قارد به تشخیص هر نوع اختلالی نمی باشد.
در صورتی که در جواب آزمایش مشخص گردید که سلامت جنین با مشکل مواجه شده است ، لازم است که حتماً چندین جلسه با پزشک مشاوره داشته باشید. طی این جلسات متخصص اطلاعاتی درباره مشخصه و ویژگی های احتمالی کودکتان پس از تولد ، درمان و مداخلات پزشکی که ممکن است نیازمند باشند و حتی طول عمر او را در اختیارتان می گذارد تا بتوانید در این زمینه به درستی تصمیم گیری کنید. در هر حال جنین که با مثبت بودن تست آمنیوسنتز متولد می شود ، به یک ناهنجاری دچار است و به همین خاطر است که باید در این خصوص با آگاهی تصمیم گرفت. به طور کلی دو گزینه پیش روی مادران است :
- ادامه دادن به بارداری و بدنیا آوردن فرزند خود
- خاتمه دادن به بارداری
دانلود پی دی اف مقاله